
Su guía completa para un hígado saludable y una vida plena
Enfermedades del hígado
Aprenda sobre la salud del hígado y cómo mantenerlo sano con el Dr. Alejandro Soza, reconocido médico hepatólogo y Jefe del Departamento de Gastroenterología de la Pontificia Universidad Católica de Chile.
Videos
Artículos

Bilirrubina
La bilirrubina elevada puede indicar enfermedades hepáticas como hepatitis o cirrosis hepática. Aquí se explica cómo interpretar este examen.
Trasplante hepático
¿Qué es un trasplante hepático y quiénes son candidatos para este procedimiento? Descúbralo aquí.

Tipos de hepatitis (video)
Se estima que más de 325 millones de personas en el mundo viven con hepatitis del tipo A, B o C. Para conocer más de esta enfermedad el hepatólogo de la Red Salud UC Christus Alejandro Soza visitó el Canal 24 Horas, donde explicó los tipos y las diferencias entre ellas.
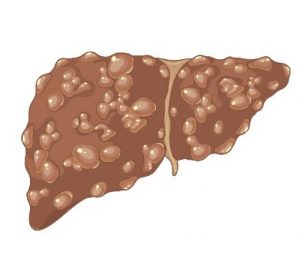
Las causas de cirrosis que debes conocer para proteger tu hígado
Descubra las causas de cirrosis hepática y cómo prevenirlas. Aprenda la importancia de un estilo de vida saludable, factores de riesgo y seguimiento médico regular.
Hepatitis autoinmune
La hepatitis autoinmune es una enfermedad que sin tratamiento puede llevar a un daño progresivo del hígado, llegando a la cirrosis hepática. Aquí encontrará una descripción de sus síntomas, tratamiento y pronóstico de la hepatitis autoinmune.
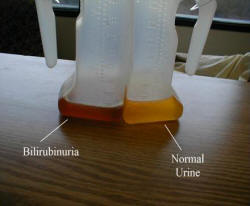
Coluria (orina oscura): Síntoma de enfermedades hepáticas
La coluria es la coloración oscura de la orina debida a un aumento de bilirrubina en el plasma, siendo uno de los síntomas típicos de la hepatitis aguda, de la cirrosis y la obstrucción de la vía biliar.
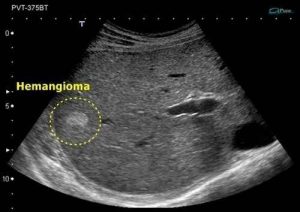
Hemangioma hepático
El hemangioma hepático es el tumor hepático benigno más frecuente. La mayoría de las veces no ocasiona síntomas ni requiere tratamiento específico.
Hígado graso
Si a Ud. le han dicho que tiene hígado graso, esteatosis hepática, esteatohepatitis no alcohólica o grasa en hígado y quiere entender los aspectos generales de esta enfermedad, este es el lugar para comenzar. El hígado graso es una de las enfermedades hepáticas más frecuentes.
Covid-19 y el hígado
La conexión entre el Covid-19 y el hígado: ¿cómo protegerlo durante la pandemia?
Brote de hepatitis A en Chile
En la primera mitad de este año 2017 se ha producido un brote de hepatitis A en Chile, con incidencias que en algunas regiones sobrepasan
Resultados del tratamiento de la hepatitis C con ezetimibe
La infección por virus de hepatitis C (VHC) afecta a cerca de 80.000 personas en Chile, donde es una de las principales causas de trasplante
¿Ha recibido transfusiones?
Si Ud. recibió transfusiones antes de 1996, debe hacerse el examen de la hepatitis C







